En la revisión que exponemos, tratamos de rememorar algunos de los aspectos mas importantes de un problema de salud con gran prevalencia en nuestro medio que requiere de acciones en la Atención Primaria de Salud.
Conceptos:
La enfermedad por hígado graso no alcohólico abarca a un grupo de afecciones en las que se presenta excesiva acumulación de grasa dentro del hígado de gente que consume poco o nada de alcohol. La forma más común de esta enfermedad es una afección no grave conocida como hígado graso, en la que se acumula grasa dentro de las células hepáticas. A pesar de que tener grasa en el hígado no sea lo normal, la grasa en sí misma, posiblemente no daña al hígado. Entre la gente con enfermedad por hígado graso no alcohólico, un grupo pequeño podría presentar una afección más grave, llamada esteatohepatitis no alcohólica.
Causas:
La enfermedad por hígado graso no alcohólico es parte de un síndrome metabólico caracterizado por diabetes o prediabetes (resistencia a la insulina), gordura u obesidad, elevación de los lípidos sanguíneos como el colesterol y los triglicéridos, además de hipertensión. No todos los pacientes presentan todas las características del síndrome metabólico. Se sabe menos sobre las causas para el desarrollo de la esteatohepatitis no alcohólica y los científicos se concentran en estudiar varios factores que podrían contribuir, entre ellos los siguientes:
- Estrés oxidativo (desequilibrio entre las sustancias químicas prooxidantes y antioxidantes que deriva en daño de las células hepáticas)
- Producción y liberación de proteínas inflamatorias tóxicas (citocinas) por parte de las propias células inflamatorias, hepáticas o grasas del paciente
- Necrosis o muerte de las células hepáticas, conocida como apoptosis
Factores de riesgo
Obesidad. La obesidad ejerce un impacto negativo sobre la EHGNA en todos los aspectos y estadios de la en fermedad. La mejor evidencia de esta relación es el efecto benéfico que se logra en su manejo, cuando se pierde peso y se mejora el estilo de vida.
Resistencia a la insulina. Es considerada como un componente fundamental en el desarrollo del síndrome metabólico, que eventualmente puede terminar en diabetes mellitus tipo 2 (DMT2). Tanto la EHGNA como la EHNA están muy ligadas a la resistencia a la insulina, y la relación entre SM y EHGNAestá plenamente reconocida, puesto que facilita la acumulación de grasa tanto en tejido adiposo abdominal subcutáneo y tejido adiposo abdominal visceral, como en el hígado.
Género. Más común en niños que en niñas (relación 2.1), explicado aparentemente por el efecto protector hepático de los estrógenos, que además facilitan la función de la insulina. Así como los estrógenos protegen, los andrógenos ejercen un potencial rol negativo al agravar la EHNA.
Origen étnico. El riesgo relacionado con el origen étnico se ha investigado en grandes poblaciones multiétnicas. Se considera que la prevalencia de hígado graso no alcohólico es más alta en la población de origen hispano (45%) y es más baja entre los afroamericanos (24%). Los caucásicos muestran una prevalencia intermedia (33%). Las diferencias étnicas podrían relacionarse con los diferentes grados de resistencia a la insulina, así como de adiposidad central visceral y el índice de masa corporal equivalente, pero también pueden ser el resultado de la genética, así como los factores socioeconómicos, incluyendo el tipo de dieta, el ejercicio y el hábitat.
Alimentación. En pacientes obesos con EHGNA, la grasa se acumula en el hígado anormalmente en forma de triglicéridos, que se derivan de la lipólisis del tejido adiposo en un 60%, de la lipogénesis de novo en el 26%, y un 15% de la dieta en forma de quilomicrones. En este depósito anormal, el desequilibrio dietético entre los ácidos grasos omega-6 y omega-3 parece ser un factor determinante. La fructosa que se consume cada vez más como aditivo en bebidas comerciales puede alterar el metabolismo de los lípidos. Existe evidencia que prueba que el consumo elevado de fructosa desencadena un incremento de la lipogénesis de novo, dislipidemia, resistencia a la insulina y obesidad con depósito de grasa central;este estímulo a la lipogénesis de novo, contribuye en el depósito de grasa en la patogénesis de la EHGNA.
Otros factores. En general se reconoce que tanto los factores genéticos como ambientales contribuyen en la patogénesis de la EHGNA. Recientemente hay alguna evidencia según la cual en la etiopatogenia de la EHNA también participan los cambios en la microbiota intestinal y los antioxidantes. La absorción y también la malabsorción de la fructosa pueden alterar la microbiota con las repercusiones correspondientes a nivel hepático.
La mayoría de personas que padece la enfermedad por hígado graso no alcohólico no presenta ningún síntoma al realizar un examen normal. Los niños podrían mostrar síntomas, tales como dolor en medio del abdomen o en la parte superior derecha de éste y, a veces, cansancio. No obstante, primero se deben considerar otras causas para el dolor abdominal y el cansancio. Cuando se realiza el examen físico, el hígado podría encontrarse ligeramente agrandado y en algunos niños podrían haber zonas de piel con decoloración oscura (acantosis nigricans), que más comúnmente se presentan en el cuello y axila.
Clínica:
El diagnóstico de enfermedad por hígado graso no alcohólico, por lo general, se sospecha primero en aquella persona gorda u obesa con resultados ligeramente elevados en los exámenes hepáticos realizados durante cualquier análisis habitual de sangre. Actualmente, algunos expertos recomiendan que a todo niño u adolescente obeso se le revisen las enzimas hepáticas; pese a que la enfermedad por hígado graso no alcohólico pueda existir aunque los resultados de los análisis de sangre sean normales. El diagnóstico de esta enfermedad se confirma mediante estudios por imágenes, entre los cuales el más común es la ecografía del hígado, pues dichos exámenes revelan la acumulación de grasa en el hígado. La acumulación grasa dentro del hígado también puede ser producto del consumo excesivo de alcohol, de ciertos medicamentos, de hepatitis viral, de una enfermedad de tipo autoinmune del hígado y de una enfermedad metabólica o heredada del hígado. A fin de confirmar el diagnóstico de enfermedad por hígado graso no alcohólico, primero deben excluirse estas afecciones como la causa. Actualmente, el único medio confiable de determinar si alguien sufre de enfermedad por hígado graso no alcohólico es mediante una biopsia hepática, para lo cual después de administrar anestesia local, se introduce una pequeña aguja a través de la piel y se obtiene una pequeña muestra de hígado para evaluación bajo el microscopio.
La enfermedad por hígado graso no alcohólico se diagnostica cuando el examen microscópico de la muestra revela infiltración grasa dentro del hígado, inflamación y diferentes grados de fibrosis. Si solamente se encuentra grasa, entonces se establece el diagnóstico de hígado graso simple. La biopsia del hígado ofrece información fundamental respecto al grado de fibrosis hepática, lo que no se podría ver solamente en un examen de sangre, ecografía o radiografía. A pesar de que la biopsia del hígado rara vez conlleve riesgos graves, tales como sangrado, los pacientes deben siempre hablar sobre los riesgos y ventajas del procedimiento con sus médicos.
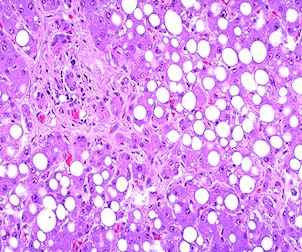
Indicación de la biopsia
La edad del paciente es fundamental; cuando el paciente tiene un diagnóstico ecográfico de hígado graso, o alteraciones en el hepatograma con alteración enzimática, se la debe considerar en los siguientes escenarios:
- Menores de 3 años: luego de descartar exhaustivamente enfermedades genéticas, metabólicas y sindromáticas.
- Entre 3 a 10 años: si hay obesidad y se descartan enfermedades virales, tóxicas, autoinmunes, metabólicas (enfermedad de Wilson).
- En mayores de 10 años: si la ecografía y el hepatograma no se han modificado luego de 6 meses de manejo con cambios en el estilo de vida (alimentación y actividad física), la obesidad es central visceral o hay antecedentes familiares de síndrome metabólico.
Tratamiento:
Actualmente no existen tratamientos médicos que reviertan la enfermedad por hígado graso y que resuelvan la presencia de grasa dentro del hígado. Según se mencionó antes, algunos estudios han planteado que perder peso podría relacionarse con una regresión de la grasa en el hígado. Por lo tanto, las recomendaciones más importantes para quienes padecen de hígado graso es de perder peso si son gordos u obesos, aumentar su actividad física, mantener una dieta balanceada y evitar consumir alcohol o medicamentos innecesarios. En los pacientes con esteatohepatitis no alcohólica, que es la forma más grave de la enfermedad por hígado graso no alcohólico, las mismas recomendaciones también podrían ser útiles. Además, es importante controlar la diabetes y tratar los niveles elevados de colesterol. El desarrollo de medicamentos capaces de tratar la enfermedad por hígado graso no alcohólico y la esteatohepatitis no alcohólica es un campo de intensa investigación. Entre los factores que médicos y científicos actualmente evalúan para disminuir la cantidad de grasa en el hígado están los siguientes:
- Reducción de peso (alimentación + ejercicio, medicamentos, operación)
- Medicamentos para reducir los lípidos
- Sensibilizantes a la insulina (medicamentos)
- Disminución de la cantidad de inflamación en el hígado mediante la administración de medicamentos antioxidantes, antiapoptóticos y anticitocinas.
Manejo farmacológico
Los cambios en el estilo de vida son hasta ahora la terapia más aceptada en EHGNA y comorbilidades asociadas, pero en algunos casos se requiere la administración de terapia farmacológica como parte del manejo para impedir la progresión de la enfermedad. Se utiliza como coadyuvante en pacientes que no tengan buena respuesta a las modificaciones en el estilo de vida. Entre las ayudas farmacológicas que se han ofrecido se destacan:
Vitamina E : (Tab de 100 mg) la eficacia de la vitamina E no es mayor que la que produce la modificación en el estilo de vida y no es superior al placebo en cuanto al cambio de los valores de ALAT, pero se ha demostrado en la histología la mejoría en la balonización hepatocitaria.
Las estatinas (p. ej., atorvastatina, 20 mg al día) con o sin suplementos de vitaminas C y E pueden mejorar los resultados de las pruebas hepáticas y mejorar significa- tivamente la EHGNA.
Metformina: (Tab 500 mg) es un agente que aumenta la sensibilidad a la insulina, disminuye la producción de glucosa en hígado y aumenta la utilización de la misma en el músculo; pero al igual que la vitamina E, no tiene mayor eficacia que los cambios dietéticos y el estilo de vida.
Ácido ursodeoxicólico: (Tab 150 mg) 13-15 mg/kg/dia, podría ser un hepatoprotector, al evitar el daño mitocondrial que producen las sales biliares activando vías antiapoptóticas y al favorecer las funciones inmunomoduladoras. Su uso en niño con EHGNA no ha demostrado beneficio.
Probióticos: (Bioflorin®, Biovicerin®, Flomicin®, Floratil®, Florazin®, Florent®, Lactipan®, Leiba®, Repoflor®.) ( Capsulas de 100 y 200 mg, sobre con polvo de 200 mg, dosis 100-200 mg, 2x/dia, por 2-3 dias) se conoce de antemano que la alteración del epitelio intestinal, en su función de barrera, aumenta el nivel de toxinas en sangre y éstas a su vez pueden coadyuvar con el daño inflamatorio en la esteatosis; los probióticos, al mejorar la función de barrera e impedir el sobrecrecimiento bacteriano, disminuyen la endotoxemia y podrían ser factor protector en la patogénesis de la EHGNA, mejorando los valores de TGO, independientemente del IMC.
Ácidos grasos poliinsaturados: tienen efectos antiinflamatorios y además aumentan la sensibilidad a la insulina en los tejidos periféricos; a largo plazo (2 años) disminuyen los niveles de triglicéridos y mejoran los valores de TGO.
En estos tenemos como mas usado el Omega 3, existiendo multiples presentaciones en el mercado.
Dosis: 2 capsulas diarias.
Fuente:
- American College of Gastroenterology.
- Clemente MG, Mandato C, Poeta M, Vajro P. Pediatric non-alcoholic fatty liver disease: Recent solutions, unresolved issues, and future research directions. World J Gastroenterol. 2016; 28:8078-93.
- Ferguson AE, Xanthakos SA, Siegel RM. Challenges in screening for pediatric nonalcoholic fatty liver disease. Clin Pediatr (Phila). 2018; 57: 558–562.
- Gibson PS, Lang S, Dhawan A, Fitzpatrick E, Blumfield ML, Truby H, et al. Systematic Review: Nutrition and Physical Activity in the Management of Paediatric Nonalcoholic Fatty Liver Disease. J Pediatr Gastroenterol Nutr. 2017; 65: 141-9.
- Foster T, Budoff MJ, Saab S, et al. Atorvastatin and antioxidants for the treatment of nonalcoholic fatty liver disease: the St. Francis Heart Study randomized clinical trial. Am J Gastroenterol. 2011;106:71-77.
- Athyros VG, Tziomalos K, Gossios TD, et al. Safety and efficacy of long-term statin treatment for cardiovascular events in patients with coronary heart disease and abnormal liver tests in the Greek Atorvastatin and Coronary Heart Disease Evaluation (GREACE) study: a post-hoc analysis. Lancet. 2010;376:1916-1922.
- Lavine JE, Schwimmer JB, Van Natta ML, et al. Effect of vitamin E or metformin for treatment of nonalcoholic fatty liver disease in children and adolescents: the TONIC randomized controlled trial. JAMA. 2011;305:1659-1668.







Reblogueó esto en jorignaciodiaz.
Me gustaMe gusta